肝機能障害とは
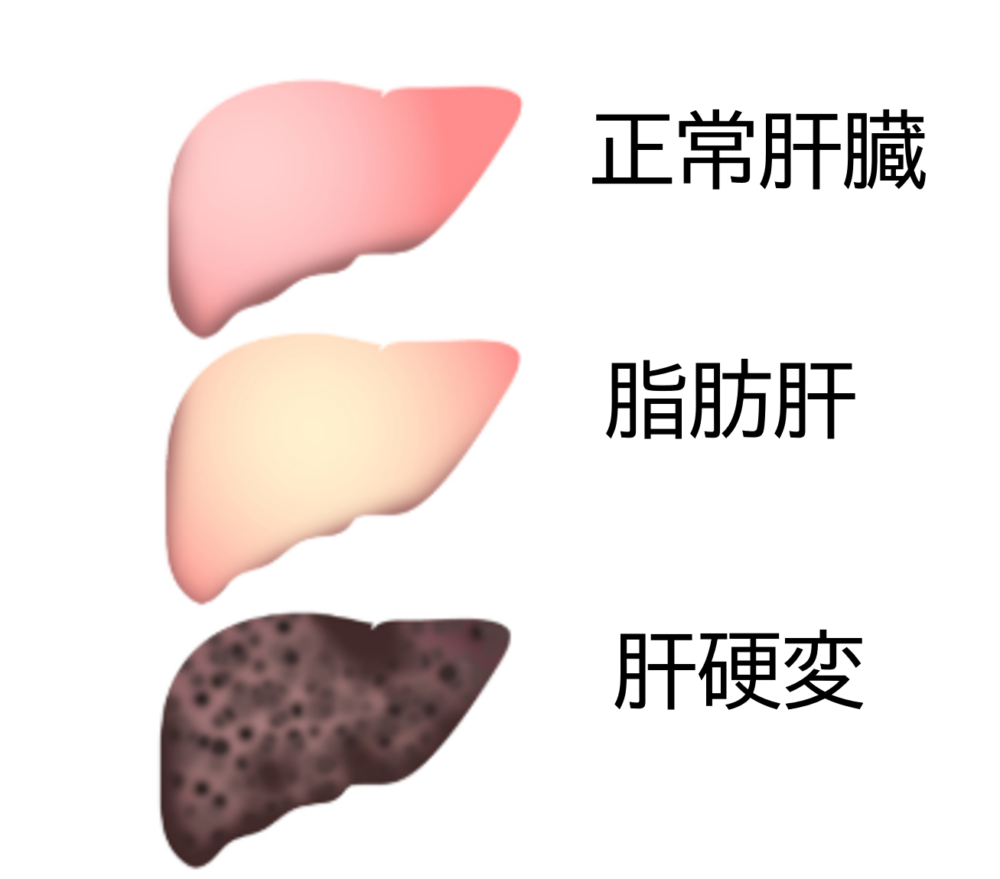 肝機能障害は、肝細胞の炎症や脂肪の沈着によって肝臓の機能が障害されている状態です。
肝機能障害は、肝細胞の炎症や脂肪の沈着によって肝臓の機能が障害されている状態です。
多くの場合、健康診断や人間ドックの血液検査で発見されます。
ここでは、肝臓の数値を示す血液検査の指標と一般的な基準値を、表と一緒に紹介していきます。
血液検査の指標と基準値
肝臓の状態を調べる際に指標となる項目は5つあります。
- AST(GOT):肝臓の中にある酵素の1種です。実際には肝臓だけでなく、心臓の筋肉や骨格筋などにも見られます。心臓や肝臓になんらかの障害があると、血液中にASTが漏れ出してきて上昇します。
- ALT(GPT):肝臓の中にある酵素の1種です。ALTは肝臓に最も多く分布され、ASTと同様に肝臓になんらかの障害があると、血液中にALTも漏れ出してきます。
- γ-GTP:胆道から分泌される酵素で肝臓の解毒作用に関わります。飲酒や胆道疾患で高くなります。
- 総ビリルビン:役割を果たした赤血球が分解された時に出てくる色素です。肝臓の処理能力が低下すると体内に蓄積し高くなります。
- ALP:肝臓、胆道、骨に多く含まれている酵素です。胆道の流れが悪くなると高くなります。
甲状腺機能亢進症や成長期も高くなります。亜鉛が不足すると低くなります。
| AST(GOT) | 30 IU/L以下 |
|---|---|
| ALT(GPT) | 30 IU/L以下 |
| γ-GTP | 50 IU/L以下 |
| 総ビリルビン | 0.4mg/dL〜1.5mg/dL |
| ALP | 38 IU/L〜113 IU/L |
急性肝障害・急性肝炎
急性肝障害や急性肝炎の症状には、食欲不振、倦怠感、黄疸(おうだん:白目が黄色くなる)、尿の色が濃くなる、吐き気、嘔吐、腹痛などが挙げられます。
ウイルス感染の場合、これらの症状が起こる前に、発熱や咽頭の痛み、頭痛など風邪と似た症状が現れることがあります。
慢性肝障害・慢性肝炎
慢性肝障害や慢性肝炎は、多くの場合無症状でいますが、食欲不振や倦怠感などの症状が起こることもあります。
肝機能障害の原因
肝炎
肝炎とは肝臓に炎症が起きることで肝臓の細胞が破壊されている状態を示します。
肝炎の主な原因としては、①肝炎ウイルスの感染(ウイルス性肝炎)②多量の飲酒(アルコール性肝炎)③飲酒によらない脂肪肝(非アルコール性脂肪肝炎)④お薬や化学物質(薬剤性肝炎)⑤免疫異常により自己の細胞を攻撃(自己免疫性肝炎)などがあります。
主な症状は発熱、倦怠感、食欲不振、黄疸、腹水貯留などですが、症状がないケースもあります。
肝炎ウイルスにはA・B・C・D・E型の5種類がありますが、慢性化して肝硬変や肝がんの原因となるB型とC型が大半を占めます。EBウイルスやサイトメガロウイルスが原因となることもあります。
近年はワクチンや治療の進歩によりウイルス性肝炎は減少傾向にあり、非アルコール性脂肪肝炎が増加しています。
脂肪肝
脂肪肝は、過剰な糖質や脂質が中性脂肪へと変わり、肝臓に蓄積された状態です。肝臓全体の30%以上が脂肪で占められると脂肪肝と診断されます。脂肪肝にはアルコール性と非アルコール性の2種類があります。
アルコール性
アルコール性肝障害は、5年以上の過剰な飲酒によって引き起こされる肝臓の障害です。過剰な飲酒とは、男性で1日60g以上、女性で40g以上の純エタノール量を摂取することを指します。これは、日本酒で3合、ビールで500ml×3缶に相当します。
非アルコール性
非アルコール性脂肪性肝炎(NASH)は、アルコールをほとんど飲まない方でも発症する脂肪性肝炎です。非アルコール性脂肪肝の10~20%がNASHに進行すると言われています。日本人の食生活の欧米化により急増しており、食べすぎ、運動不足、内臓脂肪型肥満、糖尿病、脂質異常症などによって発症するとされています。
薬剤性肝障害
薬の副作用で肝機能障害を発症するケースがあります。特に抗生物質、解熱鎮痛剤、精神神経系の薬剤、抗がん剤が多いですが、病院から処方された薬だけでなく、市販の漢方薬やサプリメント、健康食品でも発症することがあるため注意が必要です。
自己免疫性肝炎(AIH)
自己免疫性肝炎は、本来自分の身を守るための免疫が自身の肝細胞を異物として認識し攻撃することにより肝機能障害が生じる慢性の炎症性肝疾患です。中年以降の女性に多くみられ、慢性甲状腺炎、関節リウマチ、シェーグレン症候群など他の自己免疫疾患を合併することもあります。進行すると肝硬変や肝臓癌に進展することもあります。自覚症状のないことが多く、健康診断で肝機能障害(ASTやALTの上昇)を指摘されたのを契機に診断される症例が多くみられます。診断は採血検査(血清IgG高値、抗核抗体陽性、抗平滑筋抗体陽性など)や肝生検にて行われ、治療は副腎皮質ステロイド投与が第一選択です。近年は男性の患者さんも増加傾向にあります。
原発性胆汁性胆管炎(PBC)
原発性胆汁性胆管炎(PBC)は、肝臓の中の細い胆管(肝臓で作られた胆汁が通過する管)が慢性炎症によって破壊され、胆汁が流れにくくなり、肝臓内に胆汁が滞ることで発症する疾患です。原因は自己免疫性肝炎と同様に自己免疫的機序と考えられていますが、明らかではありません。症状のない「無症候性PBC」と黄疸、皮膚掻痒感(痒み)、食道静脈瘤、腹水などの症状を伴う「症候性PBC」に分類されます。健診等での肝機能異常(γGTP上昇、ALP上昇など)を契機に診断される「無症候性PBC」が多く見られます。
診断は採血検査(抗ミトコンドリア抗体陽性)や肝生検にて行われ、治療は肝臓病の治療薬をして広く使用されているウルソデオキシコール酸が第一選択となります。
中高年の女性に多い疾患ですが、自己免疫性肝炎と同様に近年は男性の患者さんも増加しています。
肝機能障害の検査
血液検査
 血液検査では、肝細胞の炎症を示す肝酵素(AST、ALT)、胆道系酵素(ALP、γ-GTP)、黄疸の数値(総ビリルビン)などの数値を調べます。
血液検査では、肝細胞の炎症を示す肝酵素(AST、ALT)、胆道系酵素(ALP、γ-GTP)、黄疸の数値(総ビリルビン)などの数値を調べます。
さらに、肝機能障害の原因となる肝炎ウイルス(B型肝炎、C型肝炎)、甲状腺ホルモン、自己免疫疾患の抗体検査、EBウイルス、サイトメガロウイルスの抗原・抗体検査を行います。
腹部超音波・CT・MRI検査
 肝臓の形や脂肪肝・腫瘍・腹水の有無、脾臓の腫れなどを調べます。また、閉塞性黄疸(胆石や腫瘍による胆汁の流れの悪化)などの原因がないかをチェックし、その可能性を除外します。
肝臓の形や脂肪肝・腫瘍・腹水の有無、脾臓の腫れなどを調べます。また、閉塞性黄疸(胆石や腫瘍による胆汁の流れの悪化)などの原因がないかをチェックし、その可能性を除外します。
CT・MRI検査が必要な場合には、近隣の総合病院をご紹介します。
肝生検
肝生検は、現在の肝炎の程度や肝繊維化の状態、または腫瘍の性状を正確に診断するための検査です。腹部超音波で肝臓を観察しながら、局所麻酔をして肝臓に生検針を刺して組織の一部を採取し、病理標本を作製し顕微鏡で観察・診断します。総合病院の消化器内科で行います。
肝機能障害の治療方法
肝機能障害の治療は原因によって異なります。脂肪肝や肝炎をきっかけに肝硬変や肝臓がんを発症させないよう、適切な治療を受けましょう。
生活習慣の改善
 生活習慣の改善も肝機能障害の治療に重要です。食事面では以下の点が大切です:
生活習慣の改善も肝機能障害の治療に重要です。食事面では以下の点が大切です:
- 野菜や食物繊維を積極的に摂る
- 脂肪の多い食品を減らす
- 糖質を控え、良質なたんぱく質を摂取する
- 主食、主菜、副菜のバランスに気を付ける
- 飲酒を控える
また、1日30分程度のウォーキングなど適度な運動も重要です。運動は脂肪の代謝を促し、減量効果にも期待できます。さらに、筋肉がアンモニアの代謝を助けるため、筋肉量の維持・増加にも繋がります。
ウイルス性肝炎の治療
B型慢性感染はウイルスの完全排除は難しいですが、インターフェロン(注射薬)や核酸アナログ製剤(内服薬)を用いてウイルスの増殖を抑え、肝硬変や肝がんに進行させないことを目標に治療します。
C型慢性肝炎はC型肝炎ウイルスを体内から完全排除することを目標に治療します。近年、治療薬の開発が進んでいます。以前はインターフェロン(注射薬)を用いた治療が行われていましたが、現在は直接作用型抗ウイルス薬(内服薬)による「インターフェロンフリー治療」と呼ばれる治療が主流になっています。
慢性肝炎の治療には肝庇護療法も行われます。肝臓の炎症を抑え、肝臓の細胞を保護して肝臓の働きを改善させる目的で、ウルソデオキシコール酸やグリチルリチン製剤などが用いられます。
アルコール性脂肪肝の治療
アルコール性脂肪肝の治療には禁酒が不可欠です。少なくとも1週間のうち2 日は休肝日にして、肝臓を労わりましょう。脂肪肝が肝炎や肝硬変に進行すると治療が難しくなるため、早めの対策が重要です。






