- 高血圧とは?
- 高血圧の症状・自覚症状
- 高血圧の原因
- 原因から見た高血圧のタイプ
- 高血圧のリスク分類
- 高血圧だとどうなる?合併症について
- 高血圧が疑われる時に行う検査
- 高血圧の改善・治療方法
- よくある質問
高血圧とは?
血圧とは
血圧とは、私たちの身体で流れる血液が、血管の壁に与える圧力のことを指します。
一般的に言われている「上の血圧」は心臓が収縮して血液を送り出す時の「収縮期血圧(最高血圧)」を、「下の血圧」は心臓が拡張した時の「拡張期血圧(最低血圧)」を意味しています。
血圧測定で「126/66」という結果が出た場合には、数字が大きい方が収縮期血圧、数字が小さい方が拡張期血圧となります。
血圧は、健康状態を表す指標の1つであり、高すぎるまたは低すぎる場合には、何らかの病気や身体の異常が疑われます。
高血圧とは
 高血圧とは、文字通り血圧が高い状態を指します。
高血圧とは、文字通り血圧が高い状態を指します。
現在、日本の高血圧人口は約4300万人と推定されています。
通常、医療機関で測定した場合に収縮期血圧が140mmHg以上、もしくは拡張期血圧が90mmHg以上である場合、「高血圧」と診断されます。
ただ、ある一度の血圧測定で、すぐに病的な高血圧と診断されるわけではありません。自宅では正常血圧でも病院で測定すると高くなる「白衣高血圧」や、運動、ストレスなどによって、一時的に血圧が高くなることもあるためです。ご自宅などでも血圧を測定していただき、その経過を見て、最終的な診断を行います。
健康診断などで血圧の高さを指摘された場合には、それが病的なものかそうでないかを確かめるため、当院にご相談ください。高血圧を長期にわたって放置していると、脳卒中や心筋梗塞、腎臓病など、健康や命に危険を及ぼす合併症のリスクが高まります。
高血圧の診断基準
成人の高血圧については、日本高血圧学会の「高血圧治療ガイドライン」において、以下の診断基準が設けられています。
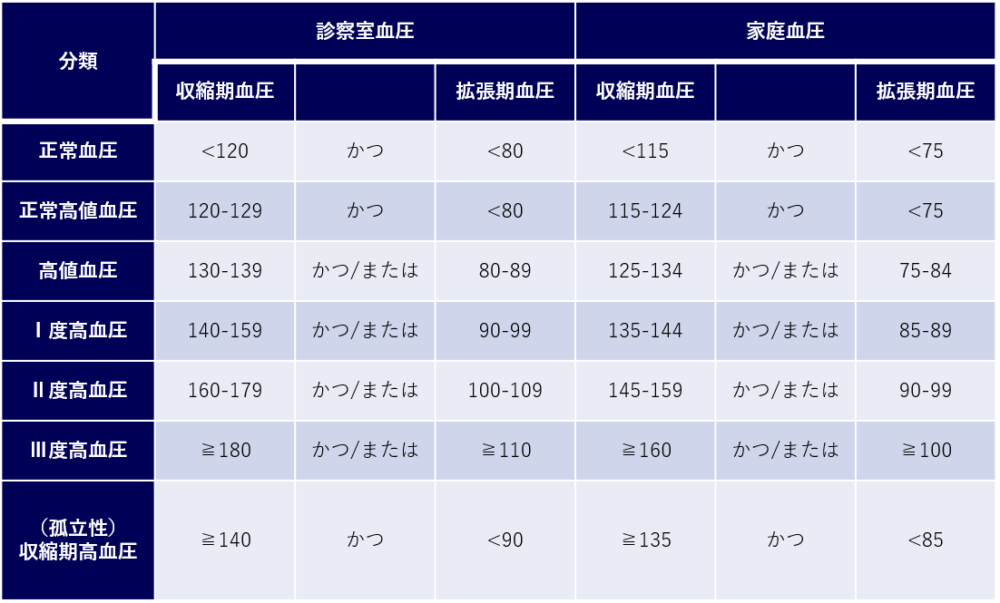 ※診察室血圧は医療機関で測定した血圧を、家庭血圧はご家庭で測定した血圧を指します。
※診察室血圧は医療機関で測定した血圧を、家庭血圧はご家庭で測定した血圧を指します。
高血圧の症状・自覚症状
高血圧は発症しても初期段階では自覚症状に乏しい病気で、多くの方が見逃しがちです。しかし、放っておくと動脈硬化が徐々に進行し、心臓病や脳卒中、腎臓病などのリスクが高まります。
高血圧の症状としては、頭痛、めまい、耳鳴り、息切れ、胸痛などがありますが、これらの症状が現れる段階では既に進行している恐れがあります。そのため、普段から血圧を測ることを習慣にして早期発見、早期治療に繋げましょう。
高血圧の原因
 高血圧の原因は、遺伝的な要因と、環境的な要因に分けられます。
高血圧の原因は、遺伝的な要因と、環境的な要因に分けられます。
遺伝的な要因
「血圧が上がりやすい体質」には、一定の遺伝性が見られます。
そのため、高血圧の血縁者がいる人は、そうでない人と比べて高血圧を発症する可能性が高くなります。
環境的な要因
主に生活習慣に関連する以下のような要因は、高血圧の発症リスクを高めます。
塩分の摂り過ぎ
塩分過多な食生活は体内のナトリウム濃度を上げ、血液量が増加し、血圧が上昇します。
高血圧のある方の塩分接摂取量は1日6g未満が推奨されています。
喫煙
たばこに含まれる化学物質が交感神経を刺激して血管を収縮させるため、血圧が上昇します。
喫煙によって血管に炎症や酸化ストレスが起こり、動脈硬化が進行することで血圧上昇の原因となります。
肥満
内臓脂肪から慢性的に血圧を上昇させる物質が分泌されるため、内臓脂肪型肥満は高血圧のリスクを高めます。肥満の人が1Kg減量すると血圧が約1.7~2mmHg低下すると言われています。
お酒の飲み過ぎ
アルコールは血管拡張作用があり、少量であれば一時的に血圧を低下させます。しかし、長期間の過度の飲酒は、血圧を上昇させ循環器疾患のリスクになります。
運動不足
適度な運動は血管の柔軟性を維持させ、血圧の正常化に繋がります。運動が不足すると血管の柔軟性が下がり、血圧を上昇させます。
ストレス
過度なストレスは血圧に悪影響を及ぼします。心身の緊張が続くと血圧が高くなります。
※その他、何らかの疾患を原因として発症する高血圧もあります(二次性高血圧)。
原因から見た
高血圧のタイプ
高血圧は、本態性高血圧と、二次性高血圧に分けられます。
本態性高血圧
本態性高血圧症は高血圧となる基礎疾患がない、原因が特定できない高血圧です。高血圧全体の約90%が本態性高血圧です。遺伝や加齢、肥満、塩分の多い食生活、運動不足、過度のストレス、喫煙、過度のアルコール摂取など生活習慣が関与していると考えられています。高血圧の家族がいる方はリスクが高まる傾向にあります。初期では自覚症状がなく、発見されにくいのですが、進行すると頭痛、めまい、耳鳴り、疲労感などの症状が起こり、日常生活に支障をきたします。放っておくと心臓病や脳卒中など、命に関わる病気を発症する恐れもあります。
二次性高血圧
二次性高血圧は血圧が上昇する原因疾患が特定できる高血圧です。高血圧患者さんの約10人に1人が二次性高血圧と言われています。二次性高血圧の原因となる疾患には、腎実質性高血圧、腎血管性高血圧、原発性アルドステロン症、睡眠時無呼吸症候群、褐色細胞腫、クッシング症候群、甲状腺機能異常症などがあります。若い年齢で高血圧を発症したり、複数の降圧剤を服用しても血圧が下がらない難治性高血圧の場合には二次性高血圧症の可能性を疑います。
原因疾患を治療することで、血圧が正常に戻る可能性があります。
高血圧のリスク分類
高血圧は、日本高血圧学会の「高血圧治療ガイドライン」に基づき、以下のようなリスク分類がなされています。リスクが高いほど脳心血管病の危険が高くなり、早期の薬物療法導入が必要になります。
低リスク群
血圧が高めである以外に予後影響因子(65歳以上、男性、喫煙、脂質異常症、糖尿病など)がない場合です。
食事療法・運動療法による改善が見込めます。ただし、食事療法・運動療法を開始してから3ヶ月が経過しても血圧が基準値を下回らない場合には、薬物療法を導入します。
中等リスク群
収縮期血圧が160mmHg以上であったり、それ以下でも65歳以上、男性、脂質異常症、喫煙のいずれかの予後影響因子がある場合に該当します。
食事療法・運動療法を開始してから1ヶ月が経過しても血圧が基準値を下回らない場合、薬物療法の導入を検討します。
高リスク群
収縮期血圧が180mmHg以上であったり、それ以下でも脳心血管病の既往歴、非弁膜症性心房細動・糖尿病・蛋白尿のある慢性腎臓病(CKD)のいずれかがある場合に該当します。
食事療法・運動療法と同時に、薬物療法を開始します。
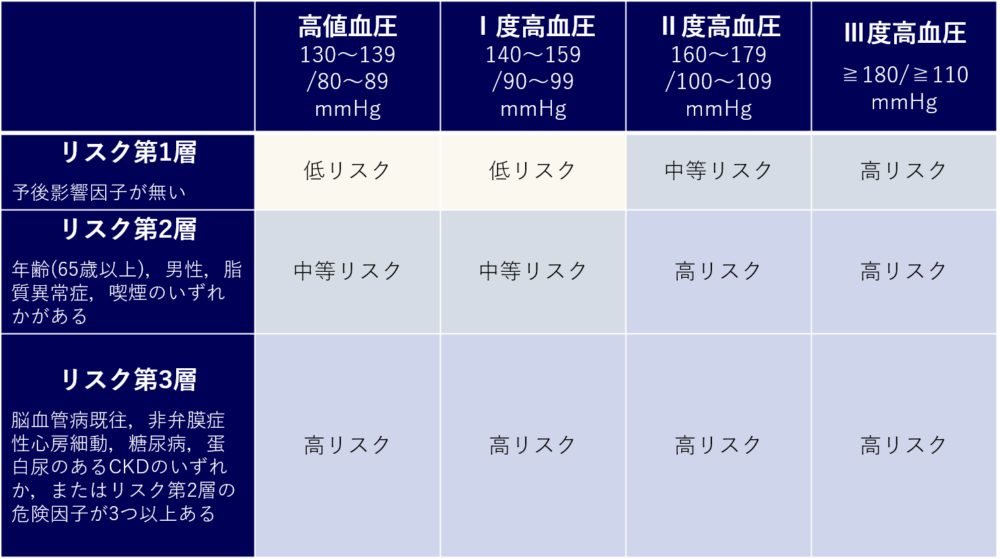 出典:高血圧治療ガイドライン2019
出典:高血圧治療ガイドライン2019
高血圧だとどうなる?
合併症について
健康な血管は弾力性がありますが、高血圧が続くと血管が厚く硬くなり、動脈硬化を引き起こします。
動脈硬化は、脳出血、脳梗塞、大動脈瘤、腎硬化症、心筋梗塞、眼底出血などの原因となる病気です。
また、心臓は高血圧に対抗するために無理に動こうとし、心臓肥大や心不全を引き起こすことがあります。これらの合併症を予防するためには、高血圧を防ぐことが大切です。既に高血圧の場合は、血圧を正常値になるよう心がけましょう。
高血圧が原因となる合併症には以下のような病気があります。
- 狭心症・心筋梗塞などの冠動脈疾患
- 心不全
- 脳梗塞・脳出血などの脳血管障害
- 脳血管性認知症
- 慢性腎臓病
- 大動脈瘤や閉塞性動脈硬化症などの血管病変
高血圧が疑われる時に
行う検査
問診
問診では、高血圧の診断された時期、既往症、治療歴、家族歴、運動習慣、睡眠習慣、食習慣、ストレスなどについて詳しくお聞きします。また、二次性高血圧や合併症のチェックのために、自覚症状の有無もお伺いします。
血圧測定
診察室で血圧を測定します。血圧が高い場合、それが実際に高血圧なのか、病院で測ると高く出る「白衣高血圧」なのかを判断するため、血圧手帳をお渡しします。ご自宅での血圧を記録し、次回の診察時に持って受診してください。
合併症や原因の検査
血液検査
高血圧と関連する動脈硬化、脂質異常症、糖尿病、腎機能低下、ホルモン異常などを調べます。特に若年者で、二次性高血圧が疑われる場合には詳細な血液検査を実施します。
尿検査
尿蛋白、尿潜血、尿糖の有無をチェックして、腎臓病や糖尿病の合併症がないかを確認します。
心電図
狭心症などの虚血性心疾患、心房細動などの不整脈がないかを確かめる検査です。
胸部レントゲン
心肥大や心不全がないかをチェックします。
血圧脈波検査(PWV/ABI検査)
:血管年齢検査
上肢と下肢で測定した血圧を比較したり、心臓から押し出された血液の拍動が血管を通じて手や足に伝わるスピードを測定することで、動脈の閉塞の有無や動脈硬化の進行度(血管年齢)を診断する検査です。
頸動脈超音波(エコー)
頸動脈超音波(エコー)は超音波を使用して首の動脈(頸動脈)を直接観察します。プラークというコレステロールが酸化や炎症を起こしたものが血管の壁に詰まっていないかや血液の流れを観察することで動脈硬化の程度を診断します。
心臓超音波(心エコー)検査
心臓のポンプ機能、弁膜症、心肥大などの構造異常をチェックする検査です。この検査が必要な方には他の提携病院へ紹介します。
高血圧の改善・治療方法
高血圧の治療では、食事療法・運動療法が中心となります。必要に応じて、薬物療法を導入します。
生活習慣の改善
食事・運動の見直し
 血圧を下げるために、医師の指導のもとで食事や運動など生活習慣の改善を行います。
血圧を下げるために、医師の指導のもとで食事や運動など生活習慣の改善を行います。
食生活では、塩分の摂取を制限することを意識しましょう。塩分を摂ると血圧が上がりやすくなるため、味の濃い食生活は避けましょう。また、塩分の排出を促す食物繊維やカリウムを多く含む食材を摂取することも推奨されます。高血圧のある方の塩分接摂取量は1日6g未満が推奨されています。
運動は1回30分程度、週に3~5回の有酸素運動がお勧めできます。ウォーキング、ランニング、水泳などの動的な有酸素運動を継続して行いましょう。
ストレスの緩和
 高血圧の治療ではストレス管理も大切です。ストレスを溜め込むと高血圧だけでなく、うつ病などのリスクも増します。リスクを回避するためには、ストレスと向き合い、上手く付き合っていくことが重要です。休息や趣味を通じてストレスを発散し、ストレスマネジメントやリラクゼーション療法を活用してストレスを減らしましょう。
高血圧の治療ではストレス管理も大切です。ストレスを溜め込むと高血圧だけでなく、うつ病などのリスクも増します。リスクを回避するためには、ストレスと向き合い、上手く付き合っていくことが重要です。休息や趣味を通じてストレスを発散し、ストレスマネジメントやリラクゼーション療法を活用してストレスを減らしましょう。
適度な減量や禁煙
喫煙、過度の飲酒、肥満などの習慣を改善させることも重要です。喫煙は高血圧以外の原因にもなるため、禁煙外来を活用して禁煙を心がけましょう。
アルコールは適量であればストレス解消に役立ちますが、過度の飲酒は高血圧のリスクを高めます。おつまみの食べ過ぎによる過剰な塩分摂取や、肥満にも注意し、飲みすぎないよう楽しみましょう。
薬物療法
食事療法・運動療法によって十分に血圧を下げることができない場合には、薬物療法を導入します。
高血圧に対する薬物療法では、主に血圧を下げる「降圧薬」を使用します。さまざまな種類があり、1種類だけを内服することもあれば、いくつかの種類を組み合わせることもあります。
用法・用量を守り、正しく内服しましょう。
なお、薬物療法を開始してからも、食事療法・運動療法は継続してください。
代表的な高血圧治療薬
カルシウム拮抗薬
カルシウムイオンが細胞内に流入するのを抑えて、血管を拡げることで血圧を下げます。
代表的な薬剤として、アムロジピン、ニフェジピン、ヘルベッサーなどがあります。
アンギオテンシンⅡ受容体拮抗薬(ARB)
血管収縮作用のあるアンギオテンシンⅡという物質が受容体に結合するのを抑えて、血管を拡げることで血圧を下げます。
代表的は薬剤として、アジルバ、オルメテック、ディオバン、ミカルディスなどがあります。
アンギオテンシン変換酵素阻害薬(ACE阻害薬)
血管収縮作用のあるアンギオテンシンⅡの産生を抑えて、血管を拡げることで血圧を下げます。
代表的は薬剤として、レニベース、タナトリルなどがあります。
利尿薬
腎臓でナトリウムと水分を体外に出す働きを促進し、血液量を減らすことで血圧を下げます。
代表的は薬剤として、ナトリックス、フルイトラン、ラシックス、セララなどがあります。
β遮断薬
血圧や心拍数を挙げる働きのある交感神経の働きを抑えて、血圧を下げます。
代表的な薬剤として、メインテート、テノーミンなどがあります。
よくあるご質問
症状のない高血圧、放置しても大丈夫ですか?
症状がなくても、高血圧は血管に負担をかけ動脈硬化を進行させます。脳卒中や心筋梗塞を防ぐためにも、症状がないうちからの管理が非常に重要です。ぜひ一度ご相談ください。
血圧の薬は、どのくらいの数値から必要ですか?
目標とする血圧値は、年齢や他にお持ちの病気(糖尿病、腎臓病など)によって異なります。すぐに薬を開始するのではなく、まずは減塩や運動などの生活習慣の見直しから始める場合も多いです。当院では、患者様一人ひとりの状態に合わせて治療計画を立てます。
高血圧の薬は、一度飲み始めたら一生やめられないのでしょうか?
病院で測ると血圧が高く、家で測ると正常です。どちらが本当ですか?
病院での緊張により血圧が上がる「白衣高血圧」の可能性があります。治療の判断には、リラックスした状態での「家庭血圧」が非常に重要です。ぜひご自宅での血圧測定を習慣づけてください。
外食が多いのですが、食事で何に気をつければいいですか?
まずは「塩分」を意識することが大切です。例えば、麺類のスープを残す、お弁当の醤油やソースを減らす、野菜や海藻の小鉢を追加する、といった小さな工夫から始めましょう。








